
O GLOBO | Leticia Lopes – Rio de Janeiro | 08.04.24
Troca de plano é opção para quem busca opções mais baratas. Definição do percentual máximo para aumento dos contratos individuais ou familiares tradicionalmente ocorre entre maio e junho.
Depois do aumento de 4,5% nos medicamentos de uso contínuo, o próximo reajuste que deve pesar no bolso dos consumidores é o dos planos de saúde. A definição — pela Agência Nacional de Saúde Suplementar (ANS) — do percentual máximo para aumento dos contratos individuais ou familiares ainda não tem data para acontecer, mas tradicionalmente ocorre entre maio e junho. Com o impacto no orçamento à vista, a portabilidade pode ser um caminho para o usuário escapar do reajuste e manter o contrato ativo.
No ano passado, o aumento autorizado pela ANS foi de até 9,63%, com aplicação válida entre maio de 2023 e abril de 2024, de acordo com o mês de aniversário do contrato.
No último dia 31, terminou o prazo para que as operadoras entregassem os dados das despesas assistenciais do ano passado à ANS, que fazem parte da metodologia de definição do percentual limite.
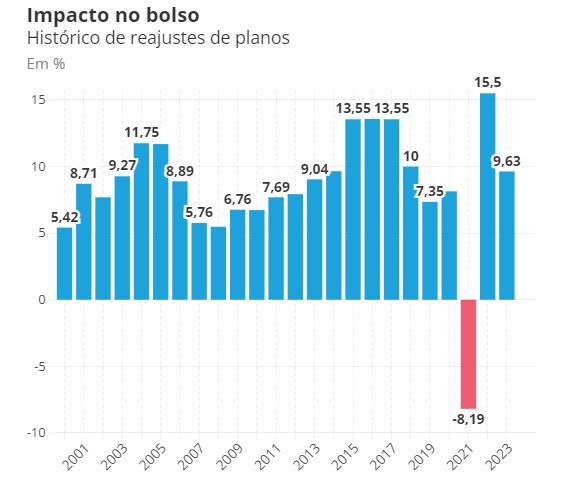
Histórico de reajustes de planos de saúde
A correção impacta as mensalidades de 8.792.893 pessoas, o que representa 17,25% dos usuários de planos de saúde. Para 82,7% dos beneficiários, vinculados a contratos coletivos, não há limite estabelecido pelo órgão regulador. Apesar disso, o índice acaba sendo usado como parâmetro nas negociações entre clientes e operadoras dos contratos coletivos.
A Associação Brasileira de Planos de Saúde afirma que o reajuste anual tem como objetivo manter o equilíbrio entre o uso dos serviços pelos beneficiários com a qualidade e a modernização do sistema. A entidade afirma que, entre 2021 e 2023, o setor registrou prejuízo operacional de R$ 20 bilhões, enquanto a soma dos reajustes ficou “abaixo da inflação oficial, com uma média de 5,1% ao ano”.
A busca por um plano de saúde mais barato alivia o bolso. Segundo a ANS, no ano passado, esse foi o principal motivo dos usuários (40%) na hora de optar pela portabilidade de operadora. A procura por melhor qualidade da rede (21%) e cancelamento de contrato (18%) aparecem em seguida.

Dr. Rafael Robba, advogado especialista em Direito à Saúde
Especialista em Direito à Saúde do escritório Vilhena Silva, o advogado Rafael Robba observa que, para optar pela portabilidade, o usuário precisa primeiro entender se preenche todos os requisitos. Além disso, ele recomenda redobrar a atenção principalmente em caso de doença preexistente ou tratamento de saúde em curso.
— Em muitos casos o corretor oferece uma ideia de redução de carência, completamente diferente da portabilidade, que é o único mecanismo que afasta as carências já cumpridas no plano anterior. E a operadora de destino não pode exigir preenchimento da declaração de saúde, porque o usuário já cumpriu a carência no plano de origem — explica: — É sempre importante se certificar do que prevê o contrato para evitar transtornos.
A ANS determina que para fazer a portabilidade é preciso ter um plano de saúde contratado a partir de 1º de janeiro de 1999 ou adaptado à Lei dos Planos de Saúde. Além disso, é preciso estar com o contrato ativo e em dia com os pagamentos. Os requisitos também exigem que o usuário tenha cumprido um período mínimo de permanência no plano de dois anos. Se já tiver pedido portabilidade antes ou tiver doença preexistente, o período aumenta para três anos.
Depois de conferir se os requisitos estão sendo cumpridos, o usuário deve consultar o Guia ANS de Planos de Saúde (ans.gov.br/gpw-beneficiario/) para verificar quais são os planos compatíveis com o contrato atual. Só é permitido mudar para um plano que seja da mesma faixa de preço.
A partir daí, basta procurar a operadora para onde deseja migrar com a documentação necessária: comprovante de pagamento das três últimas mensalidades ou declaração da operadora de origem; comprovante de prazo de permanência (seja uma declaração do plano ou o contrato de adesão assinado); e relatório de compatibilidade ou n.º de protocolo, ambos emitidos pelo Guia ANS.
Não. As carências cumpridas passam para o novo plano. Caso o novo seguro exija carências que o beneficiário não tenha cumprido, é possível acatar apenas elas. O novo plano tem até 10 dias para analisar o pedido. Caso não responda ao pedido após esse prazo, a portabilidade será considerada válida.
As operadoras não podem selecionar clientes por fator de risco, como idade ou doença preexistente. Além disso, todas as empresas listadas no Guia ANS devem aceitar os novos clientes. Ainda que em um tipo de plano diferente, como do individual para o coletivo.
Segundo Robba, em caso de dificuldades, o beneficiário pode buscar a ANS. O objetivo é notificar a operadora para aceitar a portabilidade ou explicar os motivos da recusa. Se ainda assim o problema não for resolvido, procurar a Justiça pode ser uma opção.
