Valor Econômico | Por Carin Petti
Pesquisas indicam que satisfação convive com queixas sobre lentidão no sinistro, enquanto digitalização e novas regras prometem reduzir atritos e judicialização
A percepção dos brasileiros sobre seguros combina avaliações positivas com descontentamento com preços e serviços. Segundo pesquisa da SoluCX, no primeiro trimestre deste ano, o Net Promoter Score (NPS) — indicador que mede o nível de satisfação dos consumidores — ficou em 61,1 em seguros pessoais, 59,5 em seguros automotivos e 58,2 pontos entre operadoras de planos de saúde, em uma escala de -100 a 100 pontos. “Os dados mostram que existe uma base consistente de clientes satisfeitos, mas ainda há oportunidades de melhoria, especialmente em aspectos como burocracia, relação custo-benefício e agilidade no atendimento”, afirma Alex Pereira, head de marketing da SoluCX.
As críticas tendem a vir à tona quando é preciso recorrer às apólices diante de imprevistos. “O momento do sinistro costuma ser a hora da verdade”, diz Pereira. Tanto que, segundo outra pesquisa da SoluCX, de 2024, entre os clientes que acionaram o seguro, 34,9% relataram insatisfação com o suporte recebido e 22,5% apontaram a lentidão na resolução das demandas como principal causa de descontentamento. Ainda assim, na avaliação geral, 78% dos respondentes disseram estar satisfeitos com o processo. O levantamento inclui diferentes modalidades de seguro, como automotivo, de vida, saúde, residencial e de viagem.
Outro estudo, com foco no seguro de vida, aponta na mesma direção. Segundo o relatório global World Life Insurance 2025, da Capgemini, 55,7% dos segurados brasileiros relatam insatisfação com complicações na solicitação de indenizações. Entre as principais queixas estão a complexidade do processo e a falta de transparência sobre seu andamento e requisitos — citadas por 37% dos entrevistados no país.
Além disso, 30% dos brasileiros afirmam que as seguradoras deixam a desejar na demonstração de empatia durante o atendimento — aspecto que ganha peso em momentos especialmente delicados, como morte de familiares ou casos de doenças graves. “O processo de análise para o pagamento acaba gerando muito atrito na experiência do cliente”, diz André Sussumi, diretor-executivo para seguros e serviços financeiros da Capgemini Brasil.
Outro motivo de queixas vem das taxas ocultas, que por vezes aparecem nas letras miúdas dos contratos e causam insatisfação para 23,2% dos entrevistados no Brasil. Falta de flexibilidade para alinhar a cobertura a diferentes estágios da vida também é mencionada. “Os clientes relatam que as apólices permanecem rígidas, complexas e confusas”, conta Sussumi.
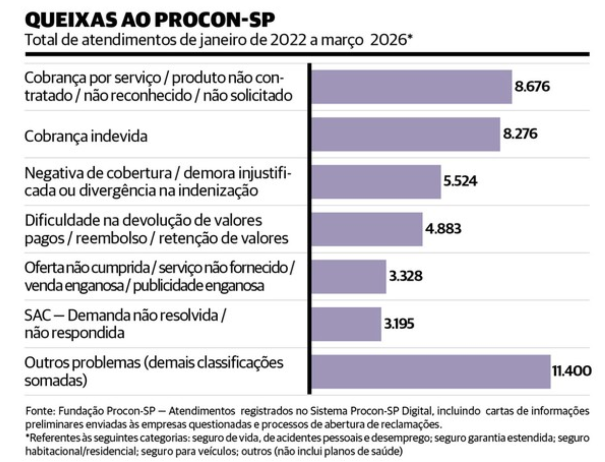
Queixas ao Procon-SP Total de atenimentos de janeiro de 2022 a março de 2026
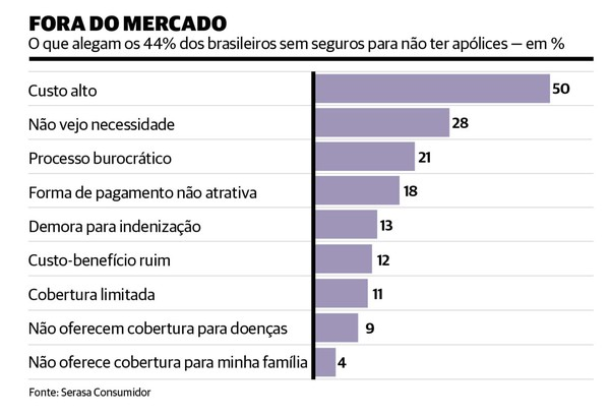
As razões que afastam parte dos brasileiros dos seguros também ajudam a explicar a percepção sobre o setor. Pesquisa da Serasa Consumidor aponta custo elevado, falta de necessidade e processos burocráticos como os três principais fatores mencionados pelos 44% dos entrevistados sem nenhuma apólice. “Esse cenário mostra que tornar o seguro mais acessível não depende apenas de reduzir preço, mas de avançar em transparência, simplicidade e comunicação”, diz Emir Zanatto, gerente-executivo da Serasa Consumidor.






