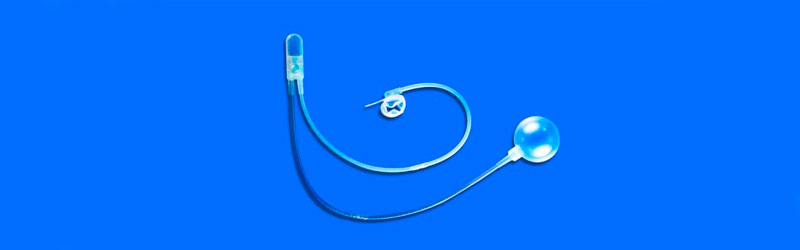
18 maio Plano de saúde é obrigado a custear implante urinário de esfíncter artificial
Um homem de 85 anos, diagnosticado com câncer de próstata, foi obrigado a retirar o órgão. Desde então, ele começou a fazer fisioterapia pélvica, mas os exercícios pouco adiantaram e ele desenvolveu uma incontinência urinária severa. Obrigado a usar fraldas durante o dia e a noite, o idoso interrompeu sua vida social e passou a sofrer de quadro depressivo. Diante da situação, a equipe médica recomendou, para evitar os escapes involuntários e frequentes que tanto afetavam a qualidade de vida do paciente, uma cirurgia para implantação de um esfíncter urinário artificial AMS 800. O procedimento é o mais indicado para casos de incontinência severa.Cirurgia para implante é negada por plano de saúde
O idoso recorreu ao plano de saúde para fazer a cirurgia e imaginou que não teria dificuldades para logo realizá-la, já que o implante urinário de esfíncter artificial faz parte desde 2014 do rol de procedimentos da Agência Nacional de Saúde (ANS), uma lista que elenca alguns dos tratamentos que devem ser custeados. A operadora, porém, não autorizou a colocação do material. Permitiu apenas que fosse realizada uma intervenção usando sling, uma pequena malha cirúrgica que permite a elevação da uretra, prevenindo vazamentos. A técnica, no entanto, é recomendada apenas para casos de incontinência moderada, o que não era o caso do paciente.Saiba por que a recusa é abusiva
A operadora não pode em hipótese alguma substituir o tratamento indicado pelo médico por outro que julga mais conveniente por razões financeiras. O plano de saúde não tem competência para sugerir um procedimento no lugar do outro, e, cabe lembrar, nem é esse seu papel. Se o médico prescreveu determinado procedimento ou medicamento é ele que precisa ser fornecido sem contestação. O plano de saúde alegou que o procedimento não fazia parte do rol da ANS, o que é falso. E, mesmo se a cirurgia não estivesse prevista na lista, a operadora não estaria isenta de custeá-la. O rol é apenas um exemplo de procedimentos, não é taxativo. A Súmula 102 do Tribunal de Justiça de São Paulo é clara a respeito deste assunto: Súmula 102: Havendo expressa indicação médica, é abusiva a negativa de cobertura de custeio de tratamento sob o argumento da sua natureza experimental ou por não estar previsto no rol de procedimentos da ANS. Por fim, a Lei 9656/98, que trata dos planos de saúde, diz que as operadoras são obrigadas a cobrir enfermidades previstas na Classificação Internacional de Doenças (CID-10), como a do idoso. No artigo 10, a lei abre exceção apenas para materiais que não estejam ligados ao ato cirúrgico. Isso não se aplica ao caso do paciente, já que o implante faz parte da operação. O texto é cristalino:“Art. 10. É instituído o plano-referência de assistência à saúde, com cobertura assistencial médico-ambulatorial e hospitalar, compreendendo partos e tratamentos, realizados exclusivamente no Brasil, com padrão de enfermaria, centro de terapia intensiva, ou similar, quando necessária a internação hospitalar, das doenças listadas na Classificação Estatística Internacional de Doenças e Problemas Relacionados com a Saúde, da Organização Mundial de Saúde, respeitadas as exigências mínimas estabelecidas no art. 12 desta Lei, exceto (...) VII - fornecimento de próteses, órteses e seus acessórios NÃO ligados ao ato cirúrgico; (…)”