O Globo | Por Letícia Lopes — São Paulo
Transferência é direito do usuário, mas especialistas afirmam que idosos e portadores de doenças preexistentes são os principais alvos das negativas. Empresas não podem fazer seleção de risco
Demora no atendimento, solicitações abertas sem retorno por semanas, pedidos de documentos já apresentados são alguns dos problemas relatados por usuários de planos de saúde que tentam obter transferência de operadora. Tem crescido o número de reclamações de consumidores que tentam trocar de empresa por meio da portabilidade de carências, um direito garantido pelas regras do setor, mas que, segundo os usuários, muitas vezes não é cumprido pelas empresas. Diante das queixas, a Agência Nacional de Saúde Suplementar (ANS) promete cobrar explicações das operadoras.
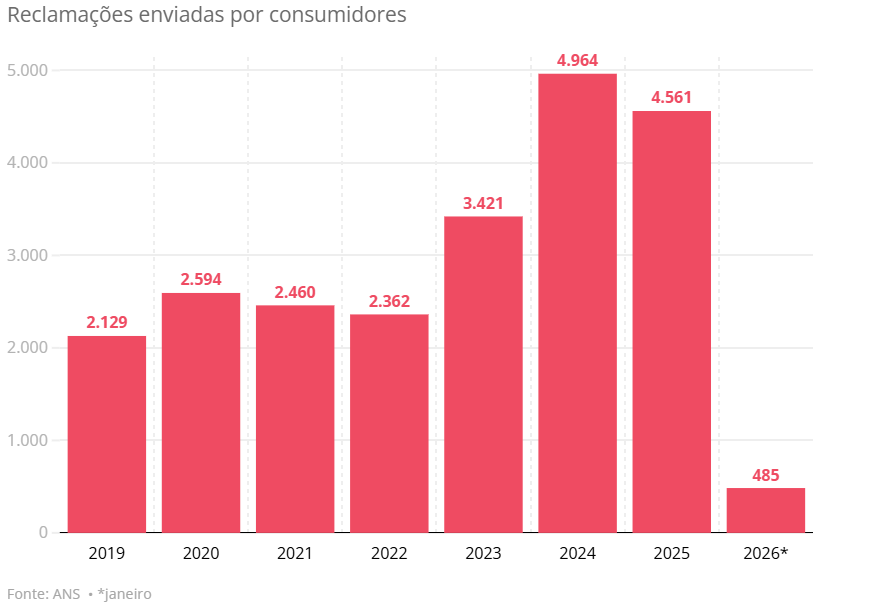
Em 2022, foram 2.362 reclamações sobre o tema na ANS, número que saltou para 4.964 em 2024 e caiu levemente a 4.561 em 2025, ainda um patamar 93% acima de 2022. Em janeiro, foram 485 queixas, acima da média mensal de um ano antes.
Na plataforma Consumidor.gov, do Ministério da Justiça, houve 99 registros em 2023; 226 em 2024; e 287 no ano passado.
A ANS não obriga as operadoras a informarem cada portabilidade feita. O órgão regulador desconhece o volume de transferências de usuários efetivadas entre os convênios, ou as negativas, razões ou perfil de quem tenta a troca e não obtém êxito.
As operadoras têm de aceitar a portabilidade. A exigência é que o usuário tenha um plano de saúde contratado após 1º de janeiro de 1999 e esteja com os pagamentos em dia. Ele também deverá ter cumprido um período mínimo de permanência no plano de origem, de dois anos ou três anos.
Idosos são mais vetados
Advogados e especialistas que acompanham o tema afirmam que, em geral, idosos e pessoas com doenças preexistentes são os principais alvos das negativas, já que são os que mais usam os serviços de saúde. Usuários reclamam que as operadoras argumentam falta de interesse comercial.
Pelas regras da ANS, as empresas não podem praticar a chamada seleção de risco, ou seja, recusar o acesso de pacientes cujo quadro de saúde demande mais cuidados.

Advogada Renata Vilhena, do escritório Vilhena Silva Advogados.
— O jovem saudável consegue fazer a portabilidade tranquilamente, mas o idoso e quem tem algum problema de saúde não, ainda que cumpra os requisitos da ANS — afirma a advogada Renata Vilhena, do escritório Vilhena Silva Advogados, que no último ano recebeu 49 clientes com problemas desse tipo.
O presidente da ANS, Wadih Damous, diz que há “vazio regulatório”, pois a agência não tem os dados sobre portabilidade para poder agir, e promete cobrar as informações das operadoras:
— Sabemos dessas práticas, e é importante que os consumidores nos deem ciência. Essas negativas, sejam sutis ou grosseiras, são uma maneira de seleção de risco, e isso está no nosso radar. Se a portabilidade é um direito, e esse direito é negado por essa ou por aquela via, de forma irregular, compete à ANS tomar providências.
Segundo especialistas, em geral os consumidores buscam a portabilidade de carências quando há problemas com a rede credenciada ou quando as mensalidades estão muito elevadas.
O primeiro aumento no número de queixas foi entre 2023 e 2024, período em que os reajustes foram mais altos, em uma tentativa das operadoras de recuperar as perdas registradas na pandemia: em 2023, a correção média dos planos coletivos — a maior parte dos contratos — foi de 14,14%, mas houve reajustes de até 40%.














 tratamento ou hospitalização. A realidade, no entanto, é que, muitas vezes, o paciente precisa recorrer à judicialização para ter seus direitos respeitados.
tratamento ou hospitalização. A realidade, no entanto, é que, muitas vezes, o paciente precisa recorrer à judicialização para ter seus direitos respeitados.