Estadão | Layla Shasta
Novas regras já entraram em vigor e buscam resolver as principais queixas dos usuários quanto ao atendimento dos convênios
Começaram a valer nesta terça-feira, 1, as novas regras para relacionamento entre as operados e beneficiários de planos de saúde no Brasil, estabelecidas pela Agência Nacional de Saúde Suplementar (ANS). As normas estão regulamentadas na Resolução Normativa (RN) nº 623/2024 e buscam garantir respostas mais rápidas, atendimento digital 24 horas por dia e mais transparência em casos de negativas de cobertura.
De acordo com a agência, a medida marca um novo modelo de fiscalização na saúde suplementar, com foco na prevenção de falhas e na promoção de boas práticas. “Antes, a atuação da ANS era predominantemente repressiva. Agora, queremos estimular a resolução dos problemas na origem”, explicou Eliane Medeiros, diretora de Fiscalização da ANS, em nota.
Ainda segundo a instituição, desde 2016, a ANS já possuía regras para esse tipo de atendimento, mas o aumento expressivo das reclamações a partir de 2019 evidenciou a necessidade de revisão.
Assim, a nova resolução estabelece que as operadoras deverão:
- Tratar solicitações não ligadas à cobertura de procedimentos;
- Permitir que os beneficiários façam acompanhamento online do andamento de suas solicitações;
- Divulgar, de forma clara, no site da operadora, os canais de atendimento, inclusive da Ouvidoria;
- Fornecer respostas claras e dentro dos prazos determinados pela ANS (veja abaixo);
- Esclarecer por escrito, obrigatoriamente, as razões de negativas de cobertura, mesmo sem o consumidor pedir.
As administradoras de benefícios – empresas que intermediam a gestão de planos coletivos – também terão de seguir as novas regras.
O que muda?
Veja abaixo mais detalhes sobre as principais novidades e como elas podem ajudar os beneficiários:
- Prazo para resposta mais claro
Fica reforçado que o plano de saúde deve seguir um prazo para responder conclusivamente se vai autorizar ou não um exame, cirurgia ou outro procedimento. Dessa forma, a operadora não poderá utilizar termos genéricos como “em análise”, “em processamento”, justamente por não atender ao que se espera de uma resposta conclusiva.
Sendo assim, o consumidor deve ser informado de maneira definitiva sobre essas decisões nos seguintes prazos:
- Resposta imediata: urgência e emergência;
- Até 10 dias úteis: procedimentos de alta complexidade ou de atendimento em regime de internação eletiva;
- Até 5 dias úteis: aplicável para os demais casos não enquadrados nos anteriores.
Para as demais solicitações que não se referem à cobertura de procedimento, o prazo de resposta conclusiva é de 7 dias úteis. São os casos de reajuste, cancelamento de contrato, portabilidade, entre outros.
A ANS alerta que o prazo de resposta conclusiva não se confunde com o prazo da garantia de atendimento. Os tempos máximos para a realização de procedimentos não foi alterado.
Por exemplo, se o plano precisar chamar uma junta médica (um grupo de médicos para avaliar o caso), isso pode atrasar a resposta, mas não altera o prazo para fazer o procedimento quando ele for autorizado.
- Número de protocolo e acompanhamento
A ANS também reforça que as operadoras são obrigadas a fornecer número de protocolo ou registro ao final do atendimento. Uma novidade é que está garantido que o beneficiário possa acompanhar o andamento da sua solicitação pelo canal indicado pela operadora.
- Acesso à negativa de cobertura por escrito
Outro ponto relevante da nova resolução da ANS é que a operadora deverá informar por escrito as razões para todas as negativas de procedimento, independentemente de solicitação do beneficiário. Esse documento deverá ser disponibilizado pela operadora em formato que permita sua impressão e o beneficiário deve ser informado onde acessá-lo.
- Atendimento virtual obrigatório
Além dos canais de atendimento presencial e telefônico, que já eram obrigatórios, as operadoras deverão oferecer canais eletrônicos de atendimento, disponíveis 24 horas por dia, sete dias por semana, acessíveis por site, aplicativo ou outras tecnologias digitais.
- Planos terão que mostrar se o atendimento funciona de verdade
A nova norma passa a exigir que a operadora meça a resolutividade dos seus canais de atendimento. A ANS poderá requisitar informações sobre essa medição.
- Ouvidoria ganha mais força
A ouvidoria da operadora, que é o setor responsável por ouvir as reclamações dos clientes, também passa a ter um papel mais importante. Ela deve ajudar a verificar se os canais de atendimento estão funcionando bem e reavaliar os pedidos negados pela central de atendimento. As operadoras também precisam facilitar o acesso à ouvidoria.
- Reconhecimento às boas práticas
Por último, a ANS passará a reconhecer as operadoras que se destacarem em boas práticas, por meio de metas de excelência e redução do Índice Geral de Reclamações (IGR). O desempenho poderá influenciar, por exemplo, na aplicação de agravantes ou abatimentos nos valores de multas nos processos sancionadores.
- Acompanhamento e fiscalização
Segundo a ANS, a nova regra faz parte de um conjunto de medidas para melhorar a forma como a agência fiscaliza os planos de saúde. “O foco é evitar falhas, atuar preventivamente e induzir melhorias no setor”, diz a agência, em nota.
A fiscalização será feita com base nas ferramentas que a ANS já usa, especialmente na análise das reclamações feitas pelos próprios beneficiários.
Melhorias para o consumidor
De acordo com a advogada Marina Paullelli, coordenadora do programa de Saúde do Instituto de Defesa dos Consumidores (Idec), a nova resolução avança na qualidade do atendimento aos beneficiários de planos de saúde, atendendo a uma demanda frequente.
“De modo geral, os consumidores sempre reclamam da dificuldade de atendimento com as operadoras de planos de saúde”, explica. Segundo a advogada, muitas vezes, eles afirmam que não conseguem finalizar uma reclamação por telefone, ou que não obtêm resposta para uma solicitação feita.
“É justamente esse tipo de cenário que essa nova regulação pretende superar. As novas regras são bastante positivas”, aponta.
O Procon Paulistano diz ter recebido neste ano reclamações por demora na autorização de procedimentos, exames ou internações, “o que compromete o acesso oportuno ao tratamento de saúde”, disse em nota.
Já do lado das operadoras, o apoio às novas normas vem com ressalvas. Em nota, a Federação Nacional de Saúde Suplementar (FenaSaúde) afirma que as regras têm como mérito “qualificar ainda mais o atendimento dos planos de saúde, buscando reduzir conflitos”.
No entanto, ressalta que as mudanças exigem alterações operacionais complexas, especialmente no que diz respeito à integração dos diversos canais de atendimento.
“Por isso, a FenaSaúde defende que a adoção das novas regras e eventuais sanções pela ANS sejam feitas de forma gradual”, completa a entidade.
A Associação Brasileira de Planos de Saúde (ABRAMGE) também manifestou preocupação, em especial com os efeitos imediatos do artigo da resolução que amplia as sanções aplicadas às operadoras.
Segundo a ABRAMGE, estão inclusas sanções em “demandas administrativas que não envolvem atendimento assistencial direto aos beneficiários e, principalmente, na abertura de Notificação de Intermediação Preliminar (NIP) improcedente, ou seja, que comprovadamente a operadora de plano de saúde tem razão”.
A associação enviou um ofício à ANS no dia 30 de maio solicitando o adiamento da resolução por 12 meses. O objetivo do requerimento, diz a entidade, é garantir ao setor tempo necessário para adaptar sistemas e processos complexos com segurança e responsabilidade, e assim evitar impactos indesejados no atendimento aos beneficiários.
Outras reinvindicações
Marina destaca que, historicamente, os planos de saúde ficam no topo das reclamações que são feitas ao Idec, respondendo a 29,10% do total de queixas que o instituto recebe. Entre os principais temas reclamados estão:
- Reajustes abusivos, especialmente em planos coletivos;
- Problemas relacionados aos contratos, como dúvidas sobre reembolso, dificuldades no cancelamento;
Práticas abusivas, como rompimento unilateral, exclusão de dependentes e negativa de cobertura.
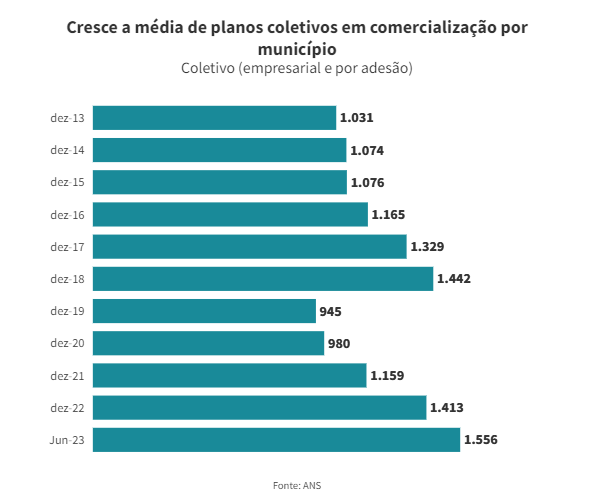
Para a advogada, apesar dos avanços, ainda é vital que outras práticas do mercado sejam superadas para que a nova resolução da ANS tenha um efeito mais profundo. “Um exemplo são as reclamações sobre reajustes e cancelamentos unilaterais de planos coletivos”, destaca.

Caio Fernandes – advogado especializado em Direito à Saúde.
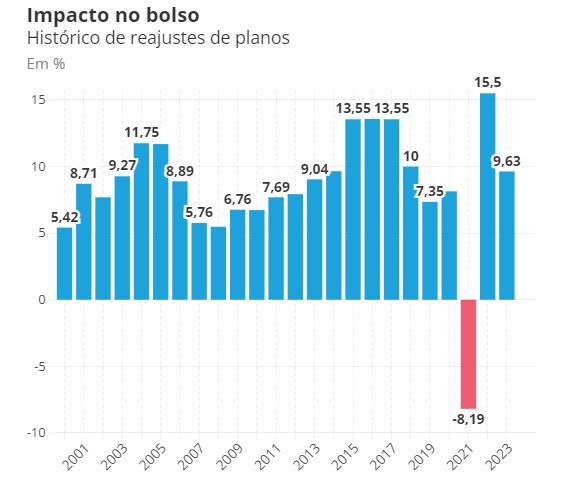
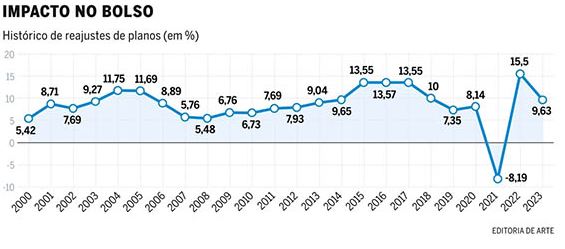
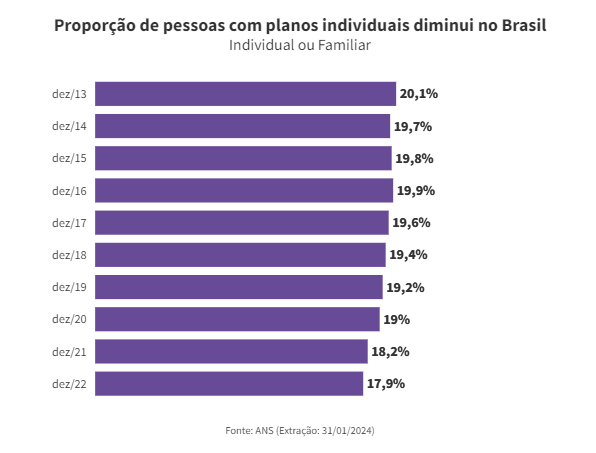
No final de junho, a ANS definiu em 6,06% o limite máximo de aumento anual permitido para os planos de saúde individuais e familiares regulamentados no País. Esse limite vale para o período de maio de 2025 a abril de 2026 e se aplica a todos os planos contratados a partir de 1º de janeiro de 1999.
De acordo com o advogado Caio Henrique Fernandes, sócio do escritório Vilhena Silva Advogados, especializado em direito à saúde, esse é o menor reajuste aplicado desde 2008, com exceção do período pandêmico, quando houve, na verdade, um desconto. A medida impacta mais de 8 milhões de beneficiários, o equivalente a 16,4% dos 52 milhões de usuários de planos médicos no País.
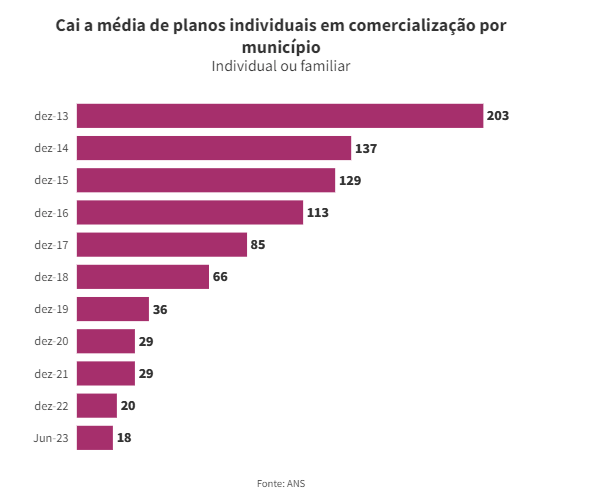
No entanto, o reajuste não se aplica aos planos coletivos, como os oferecidos por empresas aos seus funcionários ou contratados por meio de sindicatos e associações. Essas modalidades são a maioria no mercado de saúde suplementar.
Frente à medida, o Idec emitiu um posicionamento, em que questiona a falta de um teto para essa parcela de usuários. “É muito importante que, principalmente na parte dos reajustes, a ANS defina regras para que eles sejam fixados dentro de patamares razoáveis para os planos coletivos”, reforça Marina.
De acordo Fernandes, há casos de reajustes anuais aplicados a planos coletivos com percentuais de 30% a 40%. A boa notícia, segundo o advogado, é que o teto aplicado aos planos individuais poderá servir como parâmetro para combater os reajustes abusivos nos planos coletivos, que correspondem a 80% do mercado.
Isso porque, diz Fernandes, o teto aplicado indica que os estudos da própria autarquia demonstram que é possível reajustar as mensalidades com índices mais baixos. “Nas ações judiciais, solicitamos que as operadoras justifiquem de forma clara como chegaram ao percentual de reajuste aplicado. Caso não haja comprovação, judicializamos para que os valores sejam substituídos pelo índice de 6,06%”, exemplifica.
Ainda assim, a expectativa é de que, em um futuro próximo, sejam definidas regras para este grupo. “Ou uma forma de limitar esses aumentos de maneira mais justa para o consumidor”, defende Marina.
O que fazer caso regras não sejam cumpridas
Em caso de descumprimento das regras, o consumidor pode registrar uma reclamação no Procon. No Estado de São Paulo, por exemplo, o atendimento pode ser feito presencialmente, na sede localizada no Largo do Pátio do Colégio, nº 5, no centro histórico de São Paulo, ou por meio do Atendimento Eletrônico disponível no portal 156.
Também é possível registrar a denúncia diretamente na ANS, acessando o site da agência, no Espaço do Consumidor, clicando em “Canais de Atendimento” ou, se preferir, pelo telefone 0800 701 9656.