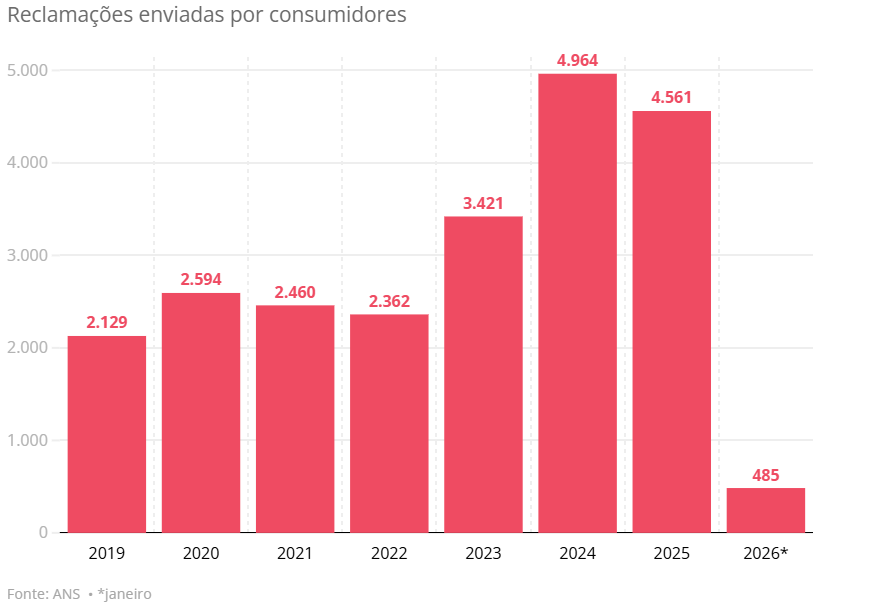
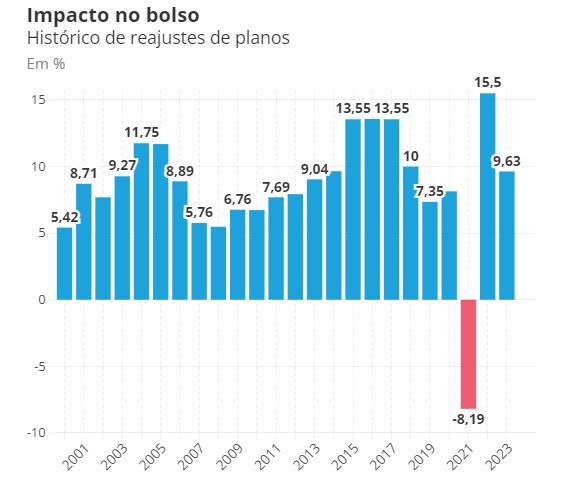
A Agência Nacional de Saúde Suplementar (ANS) publicou recentemente a Resolução Operacional nº 3.125, de 24 de abril de 2026, determinando a alienação compulsória da carteira de beneficiários da AMPLA Planos de Saúde Ltda. Diante deste cenário, é fundamental que os consumidores compreendam seus direitos e as alternativas disponíveis para garantir a continuidade de sua assistência médica sem prejuízos.
Entenda seus direitos na transferência de carteira da Ampla e saiba como obter continuidade do seu tratamento sem novas carências.
A alienação de carteira consiste na transferência do grupo de beneficiários de uma operadora para outra. Esta medida, frequentemente adotada pela ANS em situações de anormalidades econômico-financeiras ou administrativas graves, visa proteger o consumidor e assegurar que a prestação de serviços de saúde não seja interrompida. O processo deve ocorrer no prazo máximo de 30 dias contados da intimação da operadora, período durante o qual a comercialização de novos planos pela AMPLA fica suspensa.
Direitos assegurados aos beneficiários
A legislação brasileira, em especial a Lei dos Planos de Saúde (Lei nº 9.656/98) e as normativas da ANS, estabelece regras rigorosas para proteger os consumidores durante o processo de alienação de carteira. A jurisprudência do Superior Tribunal de Justiça (STJ) também consolida o entendimento de que a transferência não pode, sob nenhuma hipótese, prejudicar os direitos adquiridos pelos beneficiários.
A operadora que assumir a carteira da AMPLA possui obrigações inegociáveis. A principal delas é a manutenção integral das condições vigentes nos contratos originais. Isso significa que a nova empresa não poderá impor carências adicionais aos consumidores transferidos, devendo respeitar os períodos já cumpridos na operadora anterior.
Além disso, as cláusulas de reajuste e a data de aniversário dos contratos devem permanecer inalteradas. A rede credenciada de hospitais, clínicas e laboratórios também deve ser mantida. Caso haja necessidade de alteração na rede referenciada, a nova operadora é obrigada a comunicar os consumidores com 30 dias de antecedência e providenciar a substituição por prestadores equivalentes, garantindo o mesmo padrão de atendimento.
É imperativo destacar que a prestação do serviço de assistência médica hospitalar não pode ser interrompida durante a transição, sendo garantida a continuidade de tratamentos em curso, especialmente em casos de internação ou terapias contínuas.
Alternativas disponíveis para os clientes AMPLA
Os beneficiários da AMPLA possuem caminhos distintos a seguir diante da determinação da ANS. A escolha deve ser pautada pela análise cuidadosa das necessidades individuais e familiares de assistência à saúde.
Migração automática para a operadora adquirente
A primeira alternativa é aguardar e aceitar a transferência para a nova operadora que adquirirá a carteira. Neste cenário, o consumidor não precisa realizar nenhum procedimento administrativo. A transição ocorre de forma automática, e a nova empresa assumirá todas as responsabilidades contratuais, mantendo as condições originais do plano.
Essa garantia de continuidade baseia-se na Lei nº 9.656/1998 (Lei dos Planos de Saúde) e no Código de Defesa do Consumidor (Lei nº 8.078/1990), que asseguram a proteção contra práticas abusivas e o direito à manutenção das cláusulas contratuais previamente estabelecidas.
Exercício da portabilidade especial de carências
A segunda alternativa, caso o consumidor não deseje migrar para a operadora adquirente, é exercer o direito à portabilidade especial de carências.
Diferente da modalidade convencional, a portabilidade especial ocorre em situações específicas e excepcionais, conforme a Resolução Normativa (RN) nº 438/2018 da ANS. Ela permite a mudança sem o cumprimento de novos prazos de espera, independentemente de requisitos comuns, como o prazo de permanência mínima ou a compatibilidade de preço.
A portabilidade especial é autorizada pela ANS nos seguintes casos:
- Extinção da operadora: Quando a empresa encerra suas atividades;
- Morte do titular: Para os dependentes que permanecem no plano;
- Rescisão do contrato coletivo: Quando a empresa ou associação cancela o benefício;
- Cancelamento do registro da operadora ou do plano.
Como realizar a portabilidade especial
O rito para a portabilidade especial é facilitado para garantir que o beneficiário não fique desassistido. O procedimento segue estas diretrizes:
- Prazo: o beneficiário tem, em regra, 60 dias a contar da ciência do fato gerador (ex: notificação do cancelamento do plano) para exercer o direito.
- Documentação: é necessário apresentar o comprovante de vínculo com o plano anterior, os comprovantes de pagamento das últimas mensalidades e o documento que comprove a situação de portabilidade especial (ex: carta da operadora ou comunicado oficial da ANS).
- Procedimento: o interessado deve escolher o novo plano e solicitar a adesão diretamente à nova operadora. De acordo com a RN nº 438/2018, a operadora tem até 10 dias para analisar o pedido. Caso não haja resposta nesse prazo, a aceitação é considerada tácita.
A transição entre operadoras de planos de saúde exige atenção aos detalhes contratuais e aos comunicados oficiais. Recomenda-se que os clientes da AMPLA guardem todos os comprovantes de pagamento, carteirinhas, contratos e registros de tratamentos em andamento. Estes documentos são essenciais para resguardar direitos em caso de eventuais falhas na prestação de serviços durante ou após a transferência da carteira.
Caso o consumidor identifique qualquer irregularidade, como a imposição indevida de carências, descredenciamento de hospitais sem substituição equivalente ou interrupção de tratamentos, é aconselhável buscar orientação jurídica especializada. A atuação preventiva e informada é a melhor ferramenta para garantir que o direito fundamental à saúde seja plenamente respeitado.
Atenção: Este conteúdo tem finalidade exclusivamente informativa. Não substitui orientações médicas ou jurídicas individualizadas. Para decisões sobre tratamentos ou medidas legais, consulte um profissional qualificado.

Advogada, Tatiana Kota
Conteúdo publicado e atualizado em: 28/04/2026
Autoria técnica: Tatiana Kota, advogada do Vilhena Silva Advogados – OAB: 238.323
Revisão jurídica: Equipe Vilhena Silva Advogados