BBC News | Por: André Biernath | 17.04.24
Relatos de clientes que tiveram o convênio suspenso aumentaram consideravelmente nos últimos meses, apontam especialistas. Muitas vezes, as pessoas são idosas ou realizam tratamentos para doenças graves, como o câncer. Entenda quais são os direitos do consumidor numa situação dessas.
Durante uma consulta de rotina com o cardiologista, a aposentada Stella Tarantino Lima, de 90 anos, foi orientada a marcar uma avaliação com um nefrologista, o médico especialista em rins. Mas o que parecia ser uma tarefa simples se transformou rapidamente num susto e numa enorme dor de cabeça que se prolongou por semanas.
Logo após a passagem pelo cardiologista, uma das filhas de Stella, a engenheira Marília Tarantino Burger, foi buscar na internet um nefrologista que estivesse dentro da cobertura da Unimed Nacional, o convênio da mãe dela.
Apesar de mudanças constantes nos nomes de empresas e nos pacotes de benefícios oferecidos, a aposentada paga o plano de saúde há mais de 30 anos. Atualmente, a mensalidade sai por cerca de R$ 3.900,00.
Ao acessar o portal do cliente no final de março, porém, veio a surpresa na forma de uma mensagem: “A Unimed Nacional reitera que o contrato encontra-se em fase de rescisão, tendo sua vigência encerrada em 09/05/2024.”
“Fiquei perplexa, não entendi direito o que aquilo significava…”, relata Marília.
“Procurei uma consultora que analisa os planos de saúde e ela me confirmou que o plano seria de fato rescindido.”
“E só descobrimos isso por acaso, porque entramos no sistema para buscar um especialista”, destaca ela.
Stella confessa que ficou indignada e aborrecida com a notícia.
“Simplesmente me botaram para fora, sem justificativa nenhuma”, conta ela
“Imagine pagar por um serviço durante 30 anos, para uma entidade que você confia, e de repente ser ‘cancelada’.
Fiquei frustrada e com medo, pois já tenho 90 anos.”
A jornalista Mônica Tarantino, outra filha de Stella, resolveu expor a situação nas redes sociais. Uma postagem que ela compartilhou no Linkedin sobre o caso recebeu mais de 9,5 mil curtidas.

Rafael Robba, especialista em Direito à Saúde
“Nos comentários, muita gente relatou situações bem parecidas, de idosos, de pessoas em tratamento de câncer e até de crianças com autismo que acabaram excluídas pelos planos de saúde”, destaca Mônica
“Eu não esperava essa repercussão com a postagem. Porque as empresas cancelam um contrato aqui e ali e achamos que sempre são casos pontuais. Mas não é uma coisa individual. Parece existir um problema coletivo aqui”, considera ela.
De fato, os números da Agência Nacional de Saúde Suplementar (ANS), a instância do governo responsável por regular esse setor, mostram que essas rescisões de contrato pelas empresas são relativamente frequentes.
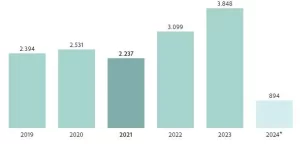
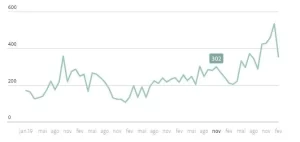
Segundo reportagem publicada no jornal Valor Econômico, nos últimos cinco anos foram mais de 69 mil reclamações relacionadas ao cancelamento unilateral dos planos de saúde. Apenas nos três primeiros meses de 2024, a ANS contabilizou 4,8 mil queixas do tipo.
O advogado Rafael Robba, sócio do Vilhena Silva, escritório especializado em direito à saúde, também notou um aumento de casos parecidos ao de Stella.
“Essa prática dos planos de saúde tem se tornado cada vez mais comum”, observa ele.
“Nós fizemos um levantamento aqui no escritório e, só no primeiro trimestre deste ano, ingressamos com o triplo de ações relacionadas à rescisão de contratos em comparação com o mesmo período do ano passado.”
‘Legislação omissa’
Robba explica que existem dois tipos principais de planos de saúde. O primeiro é o individual, que uma pessoa contrata diretamente para si ou para a família.
O segundo é o coletivo, que geralmente é acertado por uma empresa para os funcionários — ou por sindicatos e entidades de classe para os associados.
“Para os planos individuais ou familiares, a legislação proíbe o cancelamento unilateral do contrato, a menos que exista inadimplência ou fraude”, explica o advogado.
No entanto, a mesma regra não vale para os convênios coletivos. Nesses casos, as empresas podem, sim, fazer o cancelamento quando bem entenderem, se isso estiver previsto no contrato que foi assinado no início.
A rescisão só deve respeitar três regras. Número um: ela só pode ocorrer na data de aniversário do contrato. Dois: toda a carteira de clientes daquele plano coletivo deve perder o acesso (ou seja, não é possível excluir um indivíduo específico). E três: os usuários devem ser avisados com dois meses de antecedência sobre o término.
“A legislação é omissa e, por conta disso, as operadoras colocam no contrato essa previsão de que podem cancelar o contrato sem nenhuma justificativa”, opina Robba.
A advogada Marina Magalhães, pesquisadora do Programa de Saúde do Instituto de Defesa do Consumidor (Idec), destaca que a esmagadora maioria dos brasileiros que possuem planos de saúde estão em contratos coletivos — como a própria Stella.
“Cerca de 82% dos brasileiros com acesso à saúde complementar têm planos coletivos”, estima ela.
“Os planos individuais, em que não há a possibilidade de cancelamento, são uma minoria e estão cada vez mais restritos e difíceis de contratar”, complementa ela.
Os consumidores precisam recorrer, então, aos planos coletivos oferecidos para empresas, sindicatos e associações, mesmo que exista o risco do cancelamento unilateral.
No entanto, essa rescisão pode ser contestada na Justiça — algo que os especialistas ouvidos pela BBC News Brasil dizem estar cada vez mais frequente.
“Em determinadas situações, esses cancelamentos podem ser considerados abusivos, principalmente quando o contrato inclui pessoas muito idosas ou que fazem um tratamento de saúde, que dificilmente vão conseguir contratar outro plano”, aponta Robba.
“Nesses casos, a rescisão contraria a própria natureza do plano de saúde, que é justamente proteger a pessoa quando ela precisa de um cuidado. Nós pagamos o convênio por longos anos, enquanto estamos saudáveis, para justamente ter a garantia de usá-lo quando necessário.”
“E essa decisão deixa a pessoa numa situação de extrema vulnerabilidade”, complementa ele.
“No Idec, consideramos essa prática patentemente abusiva, em desacordo com o Código de Defesa do Consumidor e o Código Civil”, destaca Magalhães.
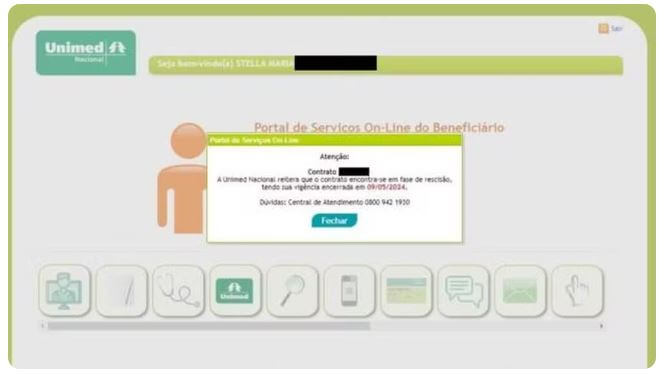
A mensagem que as filhas de Stella viram quando acessaram o portal de serviços da Unimed Nacional — Foto: BBC
Robba explica que, nesses casos, os advogados que representam os clientes podem entrar com pedidos de liminar na Justiça para restaurar o plano — geralmente, os juízes tomam decisões favoráveis às pessoas e contrárias às empresas.
“O Judiciário tem dado respostas muito rápidas nessas situações, muitas vezes no mesmo dia”, diz ele.
“A ideia da liminar é justamente preservar o bem jurídico mais valioso que nós temos, que é a saúde e a vida. Em situações de cancelamento, o Judiciário tem dado respostas efetivas para impedir esse tipo de abuso contra o consumidor.”
Os especialistas concordam que, apesar da agilidade dos processos e das liminares na Justiça, é preciso pensar em maneiras de resolver o problema na origem — ou seja, diminuir as brechas na legislação e coibir o cancelamento unilateral dos planos.
Existe um projeto de lei em discussão na Câmara que pretende mudar algumas das regras que regem o mercado dos convênios.
O PL 7419, criado em 2006, agrega cerca de 270 propostas de modificações na legislação — entre elas, uma possível proibição do cancelamento unilateral dos contratos coletivos.
O atual relator do projeto é o deputado Duarte Jr. (PSB-MA), que divulgou um parecer sobre as mudanças na lei em setembro do ano passado e fez o assunto voltar à pauta.
Em outubro, porém, o deputado Arthur Lira (PP-AL), presidente da Câmara, disse que o projeto de lei dos planos de saúde ainda não seria colocado em votação pelo plenário, pois há a necessidade de se discutir melhor o assunto e incluir as operadoras de saúde no debate.
“Não temos nenhuma sinalização de que esse cenário vai mudar em breve”, lamenta Magalhães.
‘Qualidade do serviço’ e ‘sustentabilidade’
Procurada pela reportagem, a ANS informou que “atua ativamente na defesa dos direitos de todos os beneficiários da saúde suplementar, mantendo e atualizando normativos que visam protegê-los”.
“Por isso, a reguladora destaca que tem regras claras sobre o cancelamento de planos e salienta que a operadora que rescindir o contrato de beneficiários, seja de plano coletivo ou individual, em desacordo com a legislação do setor pode ser multada em valores de até R$ 80 mil.”
“Importante destacar que é lícita a rescisão unilateral, por parte da operadora, do contrato coletivo com beneficiários em tratamento. No entanto, se houver a rescisão do contrato de plano coletivo (por qualquer motivo) e existir algum beneficiário ou dependente em internação, a operadora deverá arcar com todo o atendimento até a alta hospitalar. Da mesma maneira os procedimentos autorizados na vigência do contrato deverão ser cobertos pela operadora, uma vez que foram solicitadas quando o vínculo do beneficiário com o plano ainda estava ativo”, destaca a ANS.
“A agência orienta o usuário que estiver enfrentando problemas de atendimento para que procure, inicialmente, sua operadora para que ela resolva o problema e, caso não tenha a questão resolvida, registre reclamação junto à ANS nos canais de atendimento [site, telefone e postos físicos]”, conclui a nota.
Já a Associação Brasileira de Planos de Saúde (Abramge) destacou que, “com o objetivo de garantir a qualidade na prestação dos serviços de saúde e a sustentabilidade dos contratos, as operadoras avaliam continuamente cada um dos seus produtos comercializados em conformidade com as regras da Agência Nacional de Saúde Suplementar (ANS)”.
“Essa avaliação pode indicar a necessidade de readequar a estrutura dos produtos (planos de saúde) e descontinuar outros. Vale ressaltar, portanto, que pode haver a rescisão do contrato entre as pessoas jurídicas (a empresa contratante e a operadora) a pedido de uma ou outra parte, devendo ser sempre precedida de notificação prévia, observando-se as disposições contratuais”, explica o texto.
“As operadoras possuem amplo portfólio de planos de saúde ativos sendo comercializados, proporcionando assim opções para quem deseja manter ou adquirir acesso à saúde suplementar”, diz a Abramge
Plano restaurado
Enquanto buscava documentos e estudava as alternativas judiciais e de novos planos de saúde, a família Tarantino foi surpreendida por uma nova notícia.
A Qualicorp, empresa que administra os planos de saúde, entrou em contato com Mônica no dia 11 de abril e informou que houve um “erro de comunicação”. Portanto, o plano de saúde de Stella não havia sido cancelado de fato.
A BBC News Brasil entrou em contato com a Qualicorp e com a Unimed Nacional, que confirmaram a informação.
“Já estamos em contato com a família da beneficiária para garantir que todas as questões sejam esclarecidas de forma abrangente e satisfatória”, escreveu a Unimed.
“O plano está ativo e disponível para utilização, tanto pela beneficiária, quanto pelos demais associados da entidade. A administradora de benefícios informa que enviou comunicação para a cliente para prestar o devido esclarecimento e disponibiliza seus canais oficiais para esclarecer mais informações e tirar dúvidas”, complementou a Qualicorp.
Para Mônica, a notícia representa um alívio, mas não resolve todos os problemas.
“O cancelamento da exclusão da minha mãe resolve temporariamente uma questão individual que ganhou muita visibilidade, mas não muda um cenário que permite às operadoras excluírem unilateralmente os usuários dos planos por adesão”, avalia ela.
“Isso precisa ter fim, o que só acontecerá quando houver legislação que ponha um freio em mais esse abuso.”
Mônica pretende agora compilar todos os relatos que foram compartilhados nas postagens de redes sociais sobre cancelamentos de planos de idosos, crianças com autismo ou pacientes com câncer — e depois compartilhá-los com as autoridades.
“Quem sabe isso possa servir de subsídio para que as agências reguladoras e os legisladores tomem alguma decisão?”, questiona ela.
Já Stella diz ter perdido a confiança no plano de saúde — e teme ser excluída novamente no futuro.
“Quem garante que eles não vão me colocar para fora de novo assim que essa crise de agora for esquecida?”, conclui ela, referindo-se à repercussão do seu caso.





 Silva, um dos maiores na área da saúde, a alta foi de 183% nos três primeiros meses deste ano em relação ao mesmo período de 2023 (42 contra 119).
Silva, um dos maiores na área da saúde, a alta foi de 183% nos três primeiros meses deste ano em relação ao mesmo período de 2023 (42 contra 119).