A realidade da incontinência urinária pós-prostatectomia
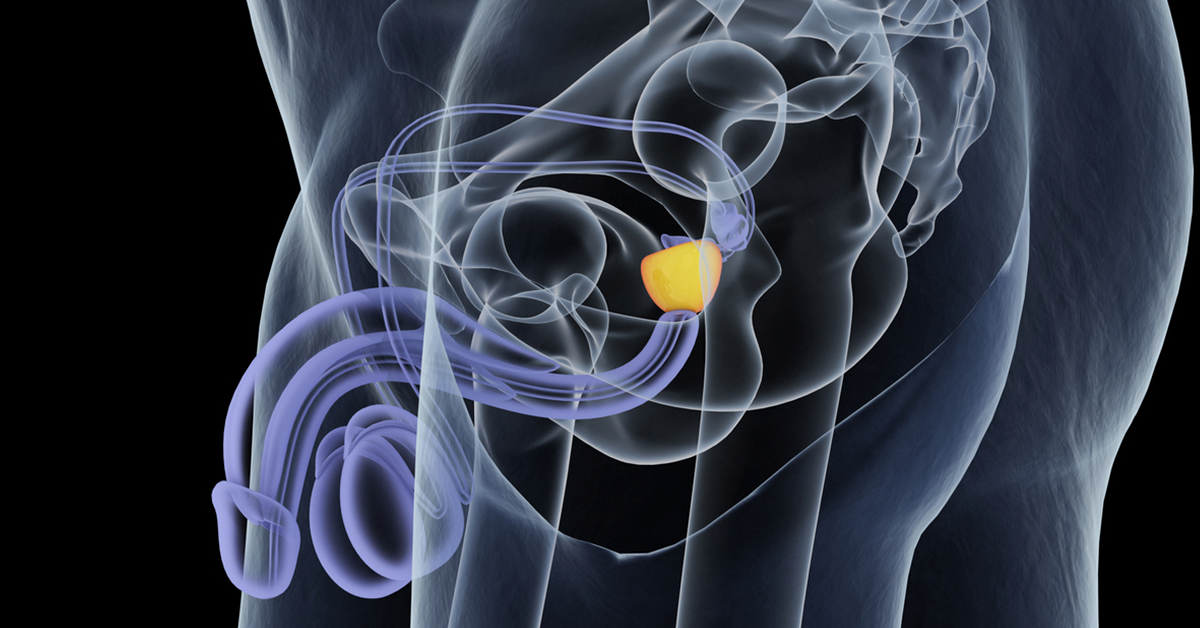
A retirada da próstata em pacientes de 85 anos pode deixar sequelas severas, como a incontinência urinária total. Quando a fisioterapia pélvica não apresenta resultados, a medicina aponta o esfíncter urinário artificial AMS 800 como a solução padrão-ouro para devolver a dignidade e a vida social ao idoso.
A negativa: o erro na substituição do tratamento
Muitas operadoras negam o implante alegando que o material não consta no Rol da ANS ou tentam substituir a técnica pelo “Sling”.
Por que essa conduta é questionável juridicamente?
-
Indicação médica: O plano de saúde não possui competência técnica para substituir uma terapia prescrita por um especialista. O Sling, muitas vezes oferecido como alternativa, é ineficaz para casos de incontinência severa.
-
Natureza do dispositivo: O esfíncter artificial é uma prótese ligada ao ato cirúrgico. Segundo o Artigo 10 da Lei 9.656/98, sua cobertura é obrigatória quando necessária para o sucesso do procedimento cirúrgico de patologia coberta (como o câncer).
A superação do Rol: Lei 14.454/2022
Diferente do que se discutia antigamente com as súmulas estaduais, hoje a regra é clara pela legislação federal. A Lei 14.454/2022 estabelece que, mesmo que um procedimento não esteja no Rol da ANS, a cobertura deve ser autorizada desde que:
-
Exista comprovação da eficácia do tratamento baseada em evidências científicas; ou
-
Existam recomendações de órgãos de renome (como a CONITEC ou órgãos internacionais).
No caso do esfíncter AMS 800, sua eficácia é amplamente documentada na literatura médica mundial para casos de incontinência urinária masculina severa.
A interrupção da vida social e o quadro depressivo decorrentes do uso de fraldas configuram urgência. Por meio de uma liminar (tutela de urgência), o Judiciário pode determinar que a operadora forneça o material em poucos dias, garantindo que o direito à saúde e à dignidade da pessoa humana prevaleçam sobre questões burocráticas ou financeiras das operadoras.
Atenção: Este conteúdo tem finalidade exclusivamente informativa. Não substitui orientações médicas ou jurídicas individualizadas. Para decisões sobre tratamentos ou medidas legais, consulte um profissional qualificado.

Tatiana Kota
Conteúdo publicado em: 18/05/2022
Conteúdo atualizado em: 13/02/2026
Autoria técnica: Tatiana Kota, advogada do Vilhena Silva Advogados – OAB: 238.323
Revisão jurídica: Equipe Vilhena Silva Advogados